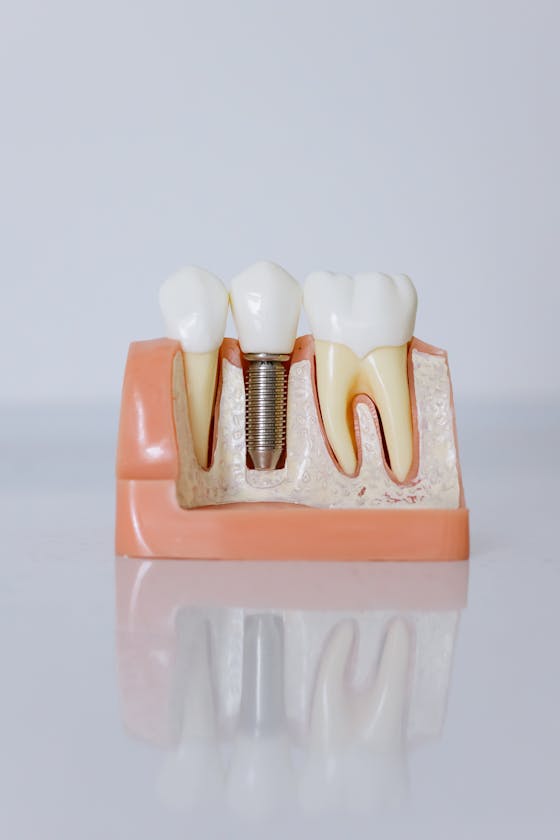
Implant nha khoa hiện là tiêu chuẩn vàng trong phục hồi răng mất — với tỷ lệ sống còn 96,4% tại mốc 10 năm (meta-analysis trên 18 nghiên cứu, n>23.000 implant). Tuy nhiên, con số này chỉ đạt được khi protocol được thực thi đúng từ đầu đến cuối.
Bài viết này tổng hợp evidence hiện tại (2024–2025) về toàn bộ quy trình lâm sàng — từ đánh giá bệnh nhân, ghép xương, phẫu thuật đặt implant, osseointegration, phục hình, đến phòng ngừa peri-implantitis. Dữ liệu được trích từ meta-analysis, RCT, và cohort study dài hạn nhất hiện có.
Tổng quan quy trình cấy ghép implant — 8 bước chuẩn
| Bước | Nội dung | Thời gian |
|---|---|---|
| 1. Đánh giá | X-quang panoramic, CBCT, nha chu tổng quát | 1–2 buổi |
| 2. Lập kế hoạch | Chọn hệ thống implant, kích thước, protocol ghép xương | 1 buổi |
| 3. Chuẩn bị xương | Ghép xương / nâng xoang hàm (nếu cần) | 1 phẫu thuật + 4–9 tháng lành |
| 4. Đặt implant | Phẫu thuật dưới gây tê tại chỗ, 30–90 phút | 1 buổi |
| 5. Osseointegration | Xương tích hợp titanium | 2–6 tháng |
| 6. Abutment | Đặt trụ kết nối, định hình nướu | 1 buổi |
| 7. Lấy dấu & phục hình | IOS hoặc lấy dấu thông thường, thiết kế CAD/CAM | 1–2 buổi |
| 8. Bàn giao & duy trì | Lắp phục hình, hướng dẫn chăm sóc, tái khám định kỳ | Suốt đời |
Tổng thời gian: 4–9 tháng (trường hợp cần ghép xương: 12–18 tháng)
Bước 1 — Đánh giá bệnh nhân và lập kế hoạch
Đánh giá hình ảnh học
CBCT 3D là tiêu chuẩn trong lập kế hoạch implant phức tạp — cho phép đo chính xác thể tích xương, xác định cấu trúc giải phẫu (thần kinh alveolar inferior, xoang hàm, khoang mũi) và lập kế hoạch vị trí đặt implant với phần mềm 3D trước phẫu thuật.
Các yếu tố rủi ro cần đánh giá
| Tình trạng | Mức rủi ro | Khuyến cáo lâm sàng |
|---|---|---|
| Đái tháo đường không kiểm soát (HbA1c >8%) | Cao — tăng thất bại 40% | Kiểm soát đường huyết trước phẫu thuật |
| Bisphosphonates IV (điều trị ung thư) | Rất cao | Nguy cơ MRONJ — hội chẩn nội khoa bắt buộc |
| Bisphosphonates uống (loãng xương) | Trung bình | Cân nhắc drug holiday; trao đổi bác sĩ kê đơn |
| Xạ trị vùng đầu-cổ | Cao | Trì hoãn ≥12 tháng sau xạ trị |
| Hút thuốc >10 điếu/ngày | Trung bình | Tư vấn cai thuốc; theo dõi sát osseointegration |
| Viêm nha chu đang hoạt động | Chống chỉ định tại chỗ | Điều trị hoàn toàn trước khi đặt implant |
| SSRIs (antidepressants) | Thấp–trung bình | Ảnh hưởng chuyển hóa xương; theo dõi lành thương |
Lưu ý quan trọng: Không có chống chỉ định tuyệt đối — nhưng các yếu tố trên làm giảm tỷ lệ thành công đáng kể và cần được thảo luận rõ ràng trong quá trình lập kế hoạch điều trị.
Bước 2 — Chuẩn bị xương: ghép xương và nâng xoang
Xương tiêu khoảng 25% thể tích mào xương trong 3 năm đầu sau mất răng. Ghép xương là điều kiện tiên quyết khi thể tích không đủ để đặt implant an toàn.
Vật liệu ghép xương
| Loại | Nguồn gốc | Đặc điểm |
|---|---|---|
| Autograft | Bệnh nhân (hàm, hông) | Gold standard — osteoinductive, osteoconductive, osteogenic; cần thêm vị trí phẫu thuật |
| Allograft | Ngân hàng xương người | Tốt, không cần phẫu thuật lấy xương |
| Xenograft (Bio-Oss) | Xương bò | Phổ biến nhất trong thực hành; tái hút chậm — duy trì thể tích tốt |
| Alloplast tổng hợp | HA, β-TCP, bioactive glass | Không có nguồn gốc sinh học; tiện lợi; kết hợp tốt với PRGF |
Nâng xoang hàm (sinus lift)
Kỹ thuật nâng xoang cho phép đặt implant ở vùng hàm trên phía sau — nơi xương tự nhiên thường không đủ chiều cao do xoang hàm quá thấp. Bằng chứng lâm sàng hiện tại rất tích cực:
- Tỷ lệ sống còn implant trong vùng nâng xoang: 97,92–98,73% — không khác biệt có ý nghĩa thống kê so với vùng xương tự nhiên
- Kỹ thuật crestal (Summers) — chỉ định khi xương còn ≥5mm, ít xâm lấn hơn
- Kỹ thuật lateral window — chỉ định khi xương ≤5mm, kiểm soát tốt hơn nhưng phẫu thuật lớn hơn
- Thời gian lành: 4–9 tháng trước khi đặt implant
Bước 3 — Thời điểm đặt implant: immediate vs delayed
Câu hỏi “đặt ngay hay chờ?” là một trong những quyết định lâm sàng quan trọng nhất và vẫn còn tranh luận trong y văn:
| Protocol | Thời điểm | Phù hợp với |
|---|---|---|
| Immediate (Type 1) | Cùng ngày nhổ răng | Bác sĩ kinh nghiệm, ổ nhổ không nhiễm khuẩn, xương đủ |
| Early (Type 2–3) | 4–8 tuần sau nhổ | Cân bằng tốt giữa an toàn và tốc độ |
| Delayed (Type 4) | >4 tháng sau nhổ | Dự đoán được nhất — phù hợp phần lớn trường hợp |
Dữ liệu evidence: Meta-analysis (PMC 2023, n=700 implants) cho thấy Immediate 97,4% vs Delayed 97,5% — không khác biệt có ý nghĩa (p=0,45) khi bệnh nhân được chọn lọc đúng. Nghiên cứu hồi cứu dài hạn có xu hướng cho thấy delayed tốt hơn do selection bias — immediate thường được áp dụng cho các ca phức tạp hơn.
Kết luận thực hành: Immediate placement cho kết quả tốt trong tay bác sĩ có kinh nghiệm. Delayed = an toàn và dự đoán được cho phần lớn bác sĩ. Hàm dưới (xương đặc D1–D2) luôn cho kết quả tốt hơn hàm trên ở cả hai protocol.
Bước 4 — Osseointegration: sinh lý và công nghệ bề mặt
3 giai đoạn tích hợp xương
- Đông máu & fibrin scaffold (giờ đầu) — hình thành nền tạm thời, thu hút tế bào
- Tân tạo xương nguyên phát (tuần 1–4) — osteoblast di cư, bắt đầu mineralization, BIC tăng dần
- Tái cấu trúc & trưởng thành (tháng 2–6) — xương lamellar thay thế xương woven, đạt ổn định thứ cấp
Công nghệ bề mặt titanium — so sánh
| Công nghệ | Hãng | Đặc điểm |
|---|---|---|
| SLA | Straumann | Sandblasted + acid-etched; micro-roughness 1–4µm — gold standard từ những năm 1990 |
| SLActive | Straumann | Hydrophilic SLA; tăng tốc osseointegration sớm |
| TiUnite | Nobel Biocare | Anodized, porous — tăng BIC |
| UnicCa | BTI | Triple roughness (micro + nano + calcium ions) — giảm adhesion vi khuẩn, tăng tốc hóa khoáng |
Bước 5 — Phục hình: lựa chọn abutment và vật liệu crown
Abutment — khi nào dùng loại nào
- Stock titanium: Posterior, chi phí thấp, angulation chuẩn
- Custom CAD/CAM titanium: Anterior esthetic, angulation không chuẩn
- Zirconia: Anterior vùng nụ cười cao — ẩn màu abutment dưới nướu mỏng
Network meta-analysis 2025: Ti, Zr, PEEK abutment cho long-term success tương đương — titanium vượt trội cơ học ở vùng posterior.
Vật liệu crown — dữ liệu survival
| Vật liệu | Survival 5 năm | Biến chứng chính | Chỉ định |
|---|---|---|---|
| PFM | 92–96,4% | Ceramic chipping 18% | Posterior, ngân sách thấp hơn |
| Monolithic zirconia | 97,6–98,6% | Mechanical complication 4% | Full-arch, posterior, bruxer — xu hướng 2025 |
| e.max (lithium disilicate) | ~94,8% | Gãy ở vùng chịu lực cao | Anterior single units — thẩm mỹ cao nhất |
All-on-4 vs All-on-6 — data quan trọng
| Thông số | All-on-4 | All-on-6 |
|---|---|---|
| Survival tại 6,5 năm | 89,7% | 99,0% |
| Tiêu xương quanh implant (MBL) | Cao hơn | Thấp hơn |
| Biến chứng sinh học | Nhiều hơn | Ít hơn |
| Chỉ định phù hợp | Xương tiêu nhiều, muốn tránh ghép xương | Đủ thể tích xương |
Tại sao có gap 89,7% vs 99%? Bốn nguyên nhân cơ học: (1) mỗi implant trong All-on-4 chịu tải ~50% cao hơn; (2) cantilever dài hơn tạo moment lực nhân đôi; (3) hai implant tilted 30–45° tạo vector lực phức tạp; (4) không có implant dự phòng — mất 1/4 là sập hệ thống. RCT 5 năm (Toia 2025) cho thấy khi bệnh nhân được chọn lọc đúng, MBL không khác biệt (0,50 vs 0,52mm) — All-on-4 khả thi trong trường hợp phù hợp.
Bước 6 — Phòng ngừa và kiểm soát peri-implantitis
Peri-implantitis là thách thức lớn nhất sau phẫu thuật implant — tỷ lệ hiện mắc 28–51% trong các nghiên cứu tổng hợp. Đây là nguyên nhân chính gây mất implant muộn.
Yếu tố nguy cơ hàng đầu
Mảng bám vi khuẩn · hút thuốc lá · tiền sử viêm nha chu · độ nhám bề mặt implant cao · xi măng dư thừa sau phục hình · emergence angle >30° · thiếu keratinized tissue · đái tháo đường không kiểm soát
Protocol điều trị theo mức độ
- Nhẹ — non-surgical: Debridement cơ học + kháng sinh tại chỗ + chlorhexidine 0,12%
- Trung bình — surgical: Resective hoặc regenerative surgery; laser decontamination; air powder abrasive
- Nặng (>50% chiều dài implant bị tiêu): Nhổ bỏ → tái tạo xương → đặt lại implant sau 6–12 tháng
Maintenance bắt buộc — lịch tái khám
- Tần suất: 3–6 tháng/lần (tăng lên 3 tháng với bệnh nhân nguy cơ cao)
- Đánh giá: chỉ số viêm (BOP), chiều sâu túi quanh implant (PPD), X-quang kiểm tra MBL
- Dụng cụ vệ sinh bệnh nhân: interdental brush + water flosser — không dùng floss thông thường
PRGF-Endoret: công nghệ sinh học nâng cao kết quả implant

PRGF (Plasma Rich in Growth Factors) là hệ thống sinh học dựa trên máu tự thân bệnh nhân, được phát triển bởi BTI Biotechnology Institute — và là differentiator lâm sàng không có đối thủ tương đương trong ngành implant hiện tại.
Cơ chế tác dụng
Máu bệnh nhân được ly tâm ở 580g × 8 phút để tách plasma giàu tiểu cầu. Sau đó hoạt hóa bằng CaCl₂ để tạo thành:
- PRGF lỏng: Tưới vào ổ phẫu thuật, tưới bề mặt implant trước khi đặt
- Fibrin membrane: Phủ lên vết thương, thay thế collagen membrane tổng hợp
- Fibrin gel: Trộn với xương ghép để tăng tính kết dính và tế bào hoạt động
- Eye drops: Nhỏ mắt hỗ trợ lành thương niêm mạc (protocol đặc biệt)
Kết quả lâm sàng
- Tỷ lệ sống còn BTI CORE 5 năm: 99,2% (n=5.787 implant, Anitua et al. 2016)
- Giảm biến chứng sinh học và peri-implantitis đáng kể so với nhóm không dùng PRGF
- Rút ngắn thời gian lành thương và tăng chất lượng mô mềm quanh implant
- IP độc quyền BTI — không có sản phẩm tương đương từ nhà cung cấp khác
Tại sao PRGF là bước tiến quan trọng
Với bối cảnh peri-implantitis ảnh hưởng đến 28–51% bệnh nhân implant, một công nghệ có thể giảm căn bản nguy cơ sinh học từ đầu — thay vì chỉ điều trị sau khi xảy ra — là thay đổi mô thức thực sự trong lâm sàng implant. PRGF biến quy trình phẫu thuật implant thông thường thành một workflow phẫu thuật tái sinh sinh học hoàn chỉnh.
Digital workflow trong implant học hiện đại
Hướng dẫn phẫu thuật 3D (static surgical guide) hiện là tiêu chuẩn thực hành tại các phòng khám tiên tiến:
| Chỉ số | Kết quả trung bình (static guide) |
|---|---|
| Angular deviation | 2,68° ± 1,62° |
| Coronal deviation | 0,82 ± 0,44 mm |
| Apical deviation | 1,14 ± 0,44 mm |
Quy trình đầy đủ: CBCT → IOS → Fusion data → Lập kế hoạch 3D → Surgical guide → Phẫu thuật → CAD/CAM restoration → Bàn giao. Ưu điểm chính: giảm sai số, tăng an toàn gần cấu trúc giải phẫu, cho phép tiền phục hình tốt hơn và giải thích kế hoạch điều trị minh bạch hơn với bệnh nhân.
Kết luận — Protocol quyết định kết quả
Implant nha khoa là liệu pháp có độ dự đoán được rất cao — nhưng chỉ khi protocol được thực thi đúng từ đầu đến cuối. Các điểm then chốt:
- Đánh giá kỹ lưỡng yếu tố toàn thân và tại chỗ là nền tảng của mọi ca thành công
- Ghép xương và nâng xoang không còn là “phẫu thuật bổ sung” — mà là phần không thể thiếu của workflow khi chỉ định đúng
- Peri-implantitis phòng ngừa từ đầu tốt hơn nhiều so với điều trị — maintenance 3–6 tháng là bắt buộc
- PRGF-Endoret nâng cao kết quả sinh học toàn diện — rút ngắn lành thương, cải thiện chất lượng mô mềm, giảm biến chứng
- Digital workflow không còn là tùy chọn — mà là yếu tố cạnh tranh tại các phòng khám hàng đầu
ANH & EM (ANE) là đối tác phân phối chính thức của BTI Biotechnology Institute (Tây Ban Nha) tại Việt Nam — cung cấp hệ thống implant BTI CORE, máy ly tâm PRGF, vật tư tiêu hao, và chương trình đào tạo PRGF chuẩn quốc tế.
👉 Liên hệ ANE để nhận thông tin về chương trình đào tạo PRGF và trải nghiệm demo hệ thống BTI tại phòng khám của bạn.
Implant Case Checklist — Từ A đến Z
Checklist 2 trang A4 đầy đủ 8 phases — từ lập kế hoạch, PRGF preparation, phẫu thuật đến maintenance dài hạn. In ngay và dùng mỗi ca.
Tài liệu tham khảo: Moraschini et al. J Clin Periodontol 2019; French et al. Clin Implant Dent Relat Res 2021; Wada et al. PMC 2023; Toia et al. Clin Oral Implants Res 2025; Chen Clin Implant Dent Relat Res 2025; Anitua et al. Int J Oral Maxillofac Surg 2016; PMC 2024 — Dental implant complications assessment.