Các Kỹ Thuật Phân Tích Đường Thở: Phần 3 – Chẩn Đoán Hình Ảnh
← Quay lại trang chính: Báo Cáo Chuyên Sâu: Các Kỹ Thuật Phân Tích Đường Thở Hiện Đại
Phần III: Chẩn đoán Hình ảnh – Khảo sát Cấu trúc và Hình thái Đường thở
Chẩn đoán hình ảnh đóng một vai trò không thể thiếu trong việc đánh giá các bệnh lý hô hấp, cung cấp một cửa sổ trực quan vào cấu trúc của lồng ngực, phổi và đường thở. Các kỹ thuật này cho phép các bác sĩ lâm sàng xác định các bất thường về mặt giải phẫu mà các xét nghiệm chức năng không thể phát hiện, từ đó bổ sung và hoàn thiện bức tranh chẩn đoán. 3.1. X-quang ngực (Chest X-ray – CXR): Công cụ Sàng lọc Ban đầu X-quang ngực là kỹ thuật chẩn đoán hình ảnh lâu đời và phổ biến nhất trong y học hô hấp. Nguyên lý của nó là sử dụng một chùm tia X chiếu qua lồng ngực để tạo ra một hình ảnh hai chiều (2D) trên phim hoặc cảm biến kỹ thuật số. Các cấu trúc có mật độ khác nhau sẽ hấp thụ tia X ở các mức độ khác nhau, tạo ra một hình ảnh với các sắc thái xám: xương và tim có màu trắng (cản quang), trong khi phổi chứa đầy không khí có màu đen (thấu quang). Các tư thế chụp cơ bản bao gồm chụp thẳng (sau-trước) và chụp nghiêng (thường là nghiêng trái) để giảm thiểu bóng tim và tách biệt các cấu trúc chồng chéo. Vai trò và Ứng dụng Với ưu điểm là nhanh chóng, chi phí thấp, dễ thực hiện và liều bức xạ tương đối thấp, X-quang ngực thường là chỉ định hình ảnh đầu tay cho bệnh nhân có các triệu chứng hô hấp cấp tính hoặc mạn tính. Nó có giá trị cao trong việc phát hiện các bệnh lý có biểu hiện hình ảnh rõ ràng và trên quy mô lớn, chẳng hạn như :
- Viêm phổi: Biểu hiện dưới dạng các vùng đông đặc nhu mô (hình mờ).
- Tràn dịch màng phổi: Hình ảnh mờ ở góc sườn hoành hoặc đường cong Damoiseau.
- Tràn khí màng phổi: Hình ảnh tăng sáng vô mạch ở ngoại vi phổi.
- Các khối u phổi lớn: Các nốt hoặc khối mờ có bờ rõ.
- Suy tim sung huyết: Bóng tim to, tái phân bố tuần hoàn phổi.
- Chấn thương ngực: Phát hiện gãy xương sườn hoặc các tổn thương liên quan.
Hạn chế Mặc dù hữu ích, X-quang ngực có những hạn chế đáng kể. Do bản chất là hình ảnh 2D, các cấu trúc giải phẫu bị chồng chéo lên nhau, gây khó khăn cho việc xác định chính xác vị trí và đặc điểm của tổn thương. Độ nhạy của X-quang trong việc phát hiện các tổn thương nhỏ (ví dụ, các nốt phổi < 1 cm), các bệnh ở giai đoạn sớm, hoặc các bệnh lý có thay đổi tinh vi như bệnh phổi kẽ hoặc giãn phế quản nhẹ là rất thấp. Nhiều trường hợp bệnh lý đường thở đáng kể có thể có phim X-quang ngực hoàn toàn bình thường. Do đó, vai trò của X-quang chủ yếu là sàng lọc ban đầu và định hướng cho các kỹ thuật hình ảnh cao cấp hơn. 3.2. Chụp Cắt lớp vi tính (Computed Tomography – CT): Tiêu chuẩn Vàng về Hình thái học Chụp cắt lớp vi tính (CT scan) đã tạo ra một cuộc cách mạng trong chẩn đoán hình ảnh hô hấp. Kỹ thuật này cũng sử dụng tia X, nhưng thay vì tạo ra một hình ảnh 2D duy nhất, nguồn phát tia X và các đầu dò sẽ quay xung quanh bệnh nhân, thu thập dữ liệu từ nhiều góc độ. Một máy tính mạnh mẽ sau đó sẽ xử lý dữ liệu này để tái tạo lại các hình ảnh cắt lớp ngang (axial) chi tiết của cơ thể. Từ những lát cắt này, phần mềm có thể tái tạo hình ảnh ở bất kỳ mặt phẳng nào (đứng ngang, đứng dọc) hoặc tạo ra các mô hình 3D. Ưu điểm vượt trội của CT so với X-quang là khả năng loại bỏ hoàn toàn sự chồng chéo của các cấu trúc, cung cấp độ phân giải không gian và độ tương phản vượt trội. Điều này cho phép phát hiện và mô tả đặc điểm của các tổn thương rất nhỏ mà X-quang không thể thấy được. Chỉ định lâm sàng CT ngực được chỉ định trong một loạt các tình huống lâm sàng phức tạp hơn, bao gồm :
- Đánh giá sâu hơn các bất thường được phát hiện hoặc nghi ngờ trên phim X-quang.
- Chẩn đoán các bệnh lý nhu mô phổi phức tạp như bệnh phổi kẽ, lao phổi, và các bệnh nhiễm trùng không điển hình.
- Chẩn đoán xác định và đánh giá mức độ giãn phế quản.
- Chẩn đoán cấp cứu thuyên tắc phổi (chụp CT mạch máu phổi – CTPA).
- Tầm soát ung thư phổi ở các đối tượng nguy cơ cao (chụp CT liều thấp).
- Phân giai đoạn ung thư phổi, đánh giá sự xâm lấn của khối u và di căn hạch.
- Đánh giá chi tiết các chấn thương ngực và lập kế hoạch cho các thủ thuật can thiệp hoặc phẫu thuật.
Các Dấu hiệu Hình ảnh Đặc trưng CT scan là công cụ không thể thay thế trong chẩn đoán một số bệnh lý đường thở cụ thể:
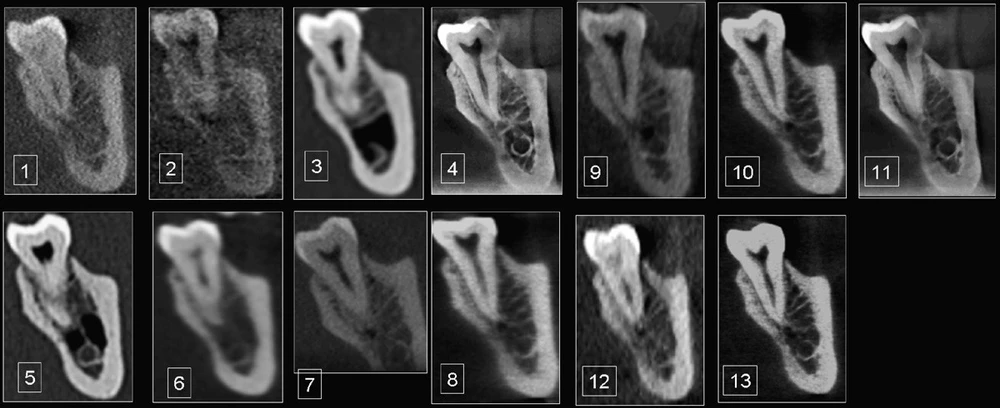
- Giãn phế quản (Bronchiectasis): CT, đặc biệt là chụp cắt lớp vi tính độ phân giải cao (HRCT), được coi là tiêu chuẩn vàng. Các dấu hiệu kinh điển bao gồm :
- Tỷ lệ phế quản-động mạch > 1 (Dấu hiệu "nhẫn" – signet ring sign): Đường kính trong của phế quản lớn hơn đường kính của động mạch phổi đi kèm.
- Thành phế quản dày: Biểu hiện của tình trạng viêm mạn tính.
- Mất sự thuôn nhỏ dần của phế quản: Các phế quản duy trì cùng một đường kính khi đi ra ngoại vi.
- Nhìn thấy phế quản ở ngoại vi: Phát hiện các đường thở trong vòng 1 cm tính từ màng phổi thành ngực, nơi bình thường không thể thấy được.
- Khí phế thũng (Emphysema) trong COPD: CT có độ nhạy cao hơn nhiều so với X-quang trong việc phát hiện sự phá hủy nhu mô phổi. Hình ảnh đặc trưng là các vùng giảm tỷ trọng (đen hơn bình thường) không có thành rõ, phản ánh sự phá hủy các vách phế nang. CT cũng có thể xác định các loại khí phế thũng khác nhau (trung tâm tiểu thùy, toàn tiểu thùy) và phát hiện các bóng khí thũng lớn.
Lưu ý về Thuốc cản quang và Phơi nhiễm Bức xạ Trong nhiều trường hợp, việc tiêm thuốc cản quang chứa iod vào tĩnh mạch là cần thiết để làm nổi bật các cấu trúc mạch máu và đánh giá sự ngấm thuốc của các tổn thương, giúp phân biệt bản chất của chúng. Tuy nhiên, việc sử dụng thuốc cản quang có nguy cơ gây ra phản ứng dị ứng, từ nhẹ (buồn nôn, mẩn ngứa) đến nặng (sốc phản vệ), và có thể gây độc cho thận ở những bệnh nhân có chức năng thận suy giảm. Một nhược điểm cố hữu của CT là liều bức xạ ion hóa cao hơn đáng kể so với X-quang. Mặc dù nguy cơ từ một lần chụp là rất nhỏ, việc tiếp xúc lặp lại, đặc biệt ở trẻ em và người trẻ tuổi, có thể làm tăng nguy cơ ung thư trong tương lai. Do đó, chỉ định chụp CT luôn phải được cân nhắc kỹ lưỡng giữa lợi ích chẩn đoán và nguy cơ phơi nhiễm bức xạ. 3.3. Chụp Cắt lớp vi tính Định lượng (Quantitative CT – QCT) và Độ phân giải cao (HRCT) Sự phát triển của công nghệ CT không chỉ dừng lại ở việc cải thiện chất lượng hình ảnh. Một bước tiến quan trọng là sự ra đời của HRCT và QCT, biến CT từ một công cụ mô tả hình thái định tính thành một công cụ đo lường sinh học định lượng. HRCT (High-Resolution Computed Tomography) là một kỹ thuật chụp sử dụng các lát cắt rất mỏng (thường từ 0.5-1.5 mm) và thuật toán tái tạo hình ảnh có độ phân giải cao. Kỹ thuật này cung cấp hình ảnh cực kỳ chi tiết về các cấu trúc nhỏ trong phổi như mô kẽ, tiểu thùy phổi thứ cấp và thành của các đường thở nhỏ, làm cho nó trở thành công cụ thiết yếu trong chẩn đoán bệnh phổi kẽ và giãn phế quản. QCT (Quantitative Computed Tomography) là quá trình sử dụng các phần mềm chuyên dụng để tự động phân tích và đo lường các thông số từ dữ liệu hình ảnh HRCT. Thay vì chỉ dựa vào sự quan sát của bác sĩ X-quang, QCT cung cấp các con số khách quan, có thể lặp lại, phản ánh các đặc điểm sinh lý bệnh. Ứng dụng trong COPD và Hen suyễn nặng QCT đã mở ra một kỷ nguyên mới trong việc nghiên cứu và quản lý các bệnh đường thở mạn tính bằng cách cung cấp các "dấu ấn sinh học hình ảnh" (imaging biomarkers) :
- Định lượng Khí phế thũng: Phần mềm có thể tự động xác định và tính toán thể tích của các vùng nhu mô phổi có tỷ trọng thấp bất thường (low-attenuation areas – LAA). Ví dụ, chỉ số LAA-950 đo lường phần trăm thể tích phổi có giá trị Hounsfield (HU) thấp hơn -950. Chỉ số này có tương quan chặt chẽ với mức độ phá hủy phế nang và được sử dụng để định lượng mức độ nặng của khí phế thũng.
- Định lượng Bẫy khí: Bằng cách so sánh hình ảnh CT chụp ở thì hít vào tối đa và thở ra tối đa, QCT có thể đo lường thể tích khí bị "bẫy" lại trong phổi khi thở ra. Chỉ số này (ví dụ, LAA-856 ở thì thở ra) phản ánh mức độ tắc nghẽn của các đường thở nhỏ.
- Phân tích Hình thái Đường thở: Đây là một trong những ứng dụng mạnh mẽ nhất của QCT. Phần mềm có thể tự động theo dõi và phân đoạn cây khí phế quản, sau đó đo lường chính xác các thông số hình thái học của thành phế quản ở các thế hệ khác nhau. Các thông số chính bao gồm:
- Độ dày thành phế quản (Wall Thickness – WT)
- Diện tích thành phế quản (Wall Area – WA) và Tỷ lệ phần trăm diện tích thành (%WA)
- Diện tích lòng đường thở (Lumen Area – LA) Những thông số này phản ánh trực tiếp quá trình tái cấu trúc đường thở (airway remodeling)—một đặc điểm bệnh học cốt lõi của cả hen nặng và COPD. Việc đo lường chúng cho phép theo dõi khách quan sự tiến triển của bệnh và tác động của các liệu pháp điều trị.
Bằng cách kết hợp các phép đo này, QCT giúp phân loại bệnh nhân thành các kiểu hình (phenotype) khác nhau, ví dụ: COPD kiểu hình khí phế thũng trội, COPD kiểu hình viêm phế quản trội, hoặc hen có tái cấu trúc đường thở đáng kể. Việc phân loại này có ý nghĩa quan trọng đối với y học cá thể hóa, giúp lựa chọn phương pháp điều trị phù hợp nhất cho từng bệnh nhân. 3.4. Chụp Cộng hưởng từ (Magnetic Resonance Imaging – MRI): Vai trò trong Đánh giá Mô mềm và Chức năng Chụp cộng hưởng từ (MRI) là một kỹ thuật hình ảnh mạnh mẽ khác, hoạt động dựa trên một nguyên lý hoàn toàn khác với X-quang và CT. Thay vì sử dụng bức xạ ion hóa, MRI sử dụng một từ trường cực mạnh và sóng vô tuyến để kích thích các proton hydro trong cơ thể. Tín hiệu phát ra từ các proton này được máy ghi nhận và tái tạo thành hình ảnh chi tiết. Ưu điểm và Hạn chế Ưu điểm lớn nhất của MRI là không sử dụng bức xạ ion hóa, làm cho nó đặc biệt an toàn cho trẻ em, phụ nữ mang thai và những bệnh nhân cần theo dõi hình ảnh lặp lại nhiều lần. Ngoài ra, MRI cung cấp độ phân giải mô mềm vượt trội so với CT, cho phép đánh giá xuất sắc các cấu trúc như thành ngực, cơ hoành, trung thất, tim và các mạch máu lớn mà không cần dùng thuốc cản quang chứa iod. Tuy nhiên, đối với việc tạo ảnh nhu mô phổi, MRI truyền thống gặp nhiều thách thức. Phổi chứa nhiều không khí và ít proton hydro, dẫn đến tín hiệu MRI yếu. Hơn nữa, hình ảnh dễ bị nhiễu (artifact) do chuyển động liên tục của nhịp thở và nhịp tim, làm giảm độ sắc nét so với CT. Do đó, CT vẫn là phương pháp ưu thế để đánh giá cấu trúc nhu mô phổi và đường thở. MRI Chức năng – Chụp Cộng hưởng từ Thông khí Phổi Một trong những phát triển thú vị nhất trong lĩnh vực hình ảnh hô hấp là sự ra đời của MRI chức năng, đặc biệt là chụp cộng hưởng từ thông khí phổi. Kỹ thuật này vượt qua những hạn chế của MRI truyền thống bằng cách cho bệnh nhân hít một loại khí đặc biệt, thường là khí hiếm được phân cực cao (hyperpolarized gas) như Helium-3 (^3He) hoặc Xenon-129 ($^{129}$Xe), hoạt động như một chất "cản quang" cho không gian khí. Khi hít vào, các khí này sẽ phân bố khắp các vùng được thông khí của phổi và tạo ra tín hiệu MRI cực mạnh. Kết quả là một bản đồ 3D chi tiết về sự phân bố thông khí trong toàn bộ lá phổi, với độ phân giải không gian cao. Kỹ thuật này cho phép các nhà nghiên cứu và bác sĩ lâm sàng:
- Trực quan hóa và định lượng các vùng thông khí kém (ventilation defects): Đây là những vùng phổi nhận được ít hoặc không có không khí trong quá trình hít vào, thường xuất hiện dưới dạng các vùng tối trên hình ảnh MRI thông khí.
- Đánh giá chức năng khu vực: Không giống như hô hấp ký chỉ cung cấp một con số tổng thể (như FEV1), MRI thông khí cho thấy chính xác phân thùy hoặc hạ phân thùy nào đang bị ảnh hưởng.
- Ứng dụng: Kỹ thuật này đã được chứng minh là cực kỳ nhạy trong việc phát hiện các bất thường thông khí sớm trong các bệnh như hen suyễn, COPD, và xơ nang, thường là trước cả khi các thay đổi cấu trúc có thể được nhìn thấy trên CT hoặc các chỉ số hô hấp ký toàn thể bị suy giảm.
Mặc dù hiện tại chủ yếu được sử dụng trong môi trường nghiên cứu do chi phí và sự phức tạp về kỹ thuật, MRI thông khí hứa hẹn sẽ trở thành một công cụ lâm sàng mạnh mẽ để đánh giá chức năng phổi một cách không xâm lấn và không bức xạ. Quá trình phát triển của chẩn đoán hình ảnh hô hấp phản ánh một sự chuyển dịch rõ rệt từ việc chỉ mô tả giải phẫu sang việc định lượng kiểu hình chức năng và cấu trúc. Ban đầu, X-quang cung cấp một hình ảnh bóng mờ cơ bản của lồng ngực. CT đã cách mạng hóa lĩnh vực này bằng cách loại bỏ sự chồng ảnh và cung cấp giải phẫu cắt lớp chi tiết, cho phép định vị và mô tả chính xác các bất thường cấu trúc như giãn phế quản. Sự ra đời của HRCT và QCT đánh dấu một bước nhảy vọt tiếp theo, chuyển trọng tâm từ mô tả định tính của bác sĩ X-quang ("thành phế quản dày") sang các chỉ số định lượng, do phần mềm tạo ra (ví dụ: WT = 2.1 mm, %WA = 65%). Việc định lượng giải phẫu này cho phép theo dõi sự tiến triển của bệnh với độ chính xác số học. Cuối cùng, các kỹ thuật như MRI thông khí khí phân cực cao hoàn thiện quá trình tiến hóa này bằng cách tạo ảnh trực tiếp chức năng (thông khí), độc lập với cấu trúc. Một lá phổi có cấu trúc bình thường trên CT có thể cho thấy các khiếm khuyết thông khí đáng kể trên MRI, tiết lộ một vấn đề hoàn toàn về chức năng. Sự tiến triển này—từ bóng mờ đến cấu trúc, đến cấu trúc được định lượng, và cuối cùng là chức năng thuần túy—cho thấy hình ảnh học đang phát triển để nắm bắt toàn bộ phổ sinh lý bệnh, phản ánh sự tiến hóa tương tự trong các xét nghiệm chức năng phổi. Sự tiến hóa này có ý nghĩa sâu sắc đối với các thử nghiệm lâm sàng và phát triển thuốc. Thay vì chỉ dựa vào các điểm cuối chức năng thô như FEV1, các liệu pháp mới có thể được đánh giá dựa trên khả năng thay đổi các dấu ấn sinh học hình ảnh cụ thể. Ví dụ, một loại thuốc chống viêm mới cho COPD có thể được đánh giá bằng khả năng giảm độ dày thành phế quản (%WA) trên QCT, hoặc một loại thuốc giãn phế quản mới có thể được đánh giá bằng khả năng cải thiện thông khí ở các vùng trước đây bị khiếm khuyết trên MRI. Điều này cho phép phát triển thuốc có mục tiêu hơn, dựa trên cơ chế và đánh giá hiệu quả điều trị nhanh hơn, chính xác hơn. Bảng III.1: So sánh các Phương pháp Chẩn đoán Hình ảnh Hô hấp Tiêu chí X-quang ngực (CXR) Chụp Cắt lớp vi tính (CT/HRCT) Chụp Cộng hưởng từ (MRI) Nguyên lý Tia X, hình ảnh 2D chồng chéo Tia X, hình ảnh cắt lớp 2D/3D không chồng chéo Từ trường và sóng radio, hình ảnh cắt lớp 2D/3D Ưu điểm Nhanh, chi phí thấp, khả năng tiếp cận rộng rãi, liều xạ thấp Độ phân giải không gian và chi tiết giải phẫu xuất sắc, tiêu chuẩn vàng cho cấu trúc phổi và đường thở Không bức xạ ion hóa, độ phân giải mô mềm vượt trội, khả năng đánh giá chức năng (thông khí) Nhược điểm Độ nhạy thấp với tổn thương nhỏ/sớm, hình ảnh bị chồng chéo Liều bức xạ cao hơn, chi phí cao hơn, nguy cơ từ thuốc cản quang Chất lượng hình ảnh nhu mô phổi kém hơn CT, nhiễu do chuyển động, thời gian chụp dài, chi phí cao, chống chỉ định với kim loại Phơi nhiễm bức xạ Thấp Trung bình đến Cao Không Chỉ định chính Sàng lọc ban đầu, chẩn đoán bệnh cấp tính rõ ràng (viêm phổi, tràn dịch/khí) Đánh giá chi tiết nhu mô phổi, đường thở (giãn phế quản, khí phế thũng), bệnh phổi kẽ, ung thư phổi, thuyên tắc phổi Đánh giá tổn thương thành ngực, trung thất, mạch máu; đánh giá chức năng thông khí (với khí phân cực cao); lựa chọn thay thế CT ở bệnh nhân trẻ/mang thai
