Sự trỗi dậy của nha khoa kỹ thuật số đã thay đổi căn bản triết lý cấy ghép Implant, chuyển dịch từ quy trình dựa trên kinh nghiệm sang quy trình dựa trên dữ liệu định lượng. Tâm điểm của sự chuyển dịch này chính là máng hướng dẫn phẫu thuật – thiết bị đóng vai trò “cầu nối” vật lý giúp hiện thực hóa các kế hoạch phục hình ảo vào cấu trúc giải phẫu thực tế của bệnh nhân. Tuy nhiên, để đạt được sự thành công tiên lượng cao, bác sĩ cần hiểu rõ các biến số ảnh hưởng đến độ chính xác của thiết bị này trong môi trường lâm sàng.
Hệ sinh thái kỹ thuật số và kiến trúc của máng hướng dẫn phẫu thuật
Máng hướng dẫn phẫu thuật không đơn thuần là một khuôn nhựa định vị, mà là sự kết tinh của một hệ sinh thái phức tạp bao gồm chẩn đoán hình ảnh 3D, quét dấu quang học và công nghệ CAD/CAM.
Cấu trúc cơ khí tiêu chuẩn
Về mặt kỹ thuật, một máng hướng dẫn hiện đại cần đảm bảo ba thành phần cốt lõi để truyền tải thông tin chính xác:
- Nền máng (Base): Có nhiệm vụ định vị và cung cấp sự ổn định thông qua sự khít sát hình học với mô nâng đỡ.
- Ống dẫn hướng (Sleeves/Clients): Đóng vai trò là các “đường hầm” cơ khí để kiểm soát chặt chẽ quỹ đạo của mũi khoan và trụ Implant.
- Hệ thống hỗ trợ: Bao gồm các lỗ quan sát hoặc vít cố định, đặc biệt quan trọng trong các ca mất răng toàn bộ để ngăn chặn sự di lệch dưới tác động của lực khoan.
Phân loại dựa trên nguồn lực nâng đỡ
Lựa chọn mô nâng đỡ ảnh hưởng trực tiếp đến sai số tiềm tàng trong quá trình phẫu thuật:
- Nâng đỡ trên răng (Tooth-supported): Tựa lên các răng thật còn lại, mang lại độ ổn định cao nhất nhờ tính cứng chắc của men răng và được coi là “tiêu chuẩn vàng” về độ chính xác.
- Nâng đỡ trên niêm mạc (Mucosa-supported): Thường dùng cho ca mất răng toàn bộ; dễ bị bập bênh do tính đàn hồi và độ dày thay đổi của mô mềm, thường cần vít cố định để giảm sai số.
- Nâng đỡ trên xương (Bone-supported): Tựa trực tiếp lên xương hàm sau khi lật vạt; đòi hỏi xâm lấn rộng và dễ sai sót do khó xác định vị trí đặt máng chính xác.
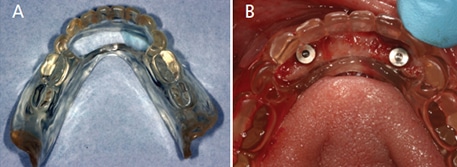
Quy trình thiết kế (Digital Workflow) và sự tích hợp đa tầng dữ liệu
Độ chính xác của máng hướng dẫn phẫu thuật được quyết định ngay từ giai đoạn thu thập dữ liệu đầu vào.
Tích hợp CBCT và IOS
Việc kết hợp dữ liệu DICOM (từ CBCT) và tệp STL (từ IOS) cho phép bác sĩ quan sát đồng thời cả cấu trúc xương bên trong và bề mặt mô mềm bên ngoài. Trong các ca mất răng toàn bộ, kỹ thuật “chụp kép” (double scan) với máng chứa các mốc chuẩn (fiducial markers) là bắt buộc để tạo sự liên kết chính xác giữa hai nguồn dữ liệu này.
Thuật toán chồng khớp (Registration)
Giai đoạn này là bước quan trọng nhất để chuyển đổi kế hoạch ảo sang thực tế. Các phương pháp chính bao gồm:
- Chồng khớp dựa trên điểm (Point-based): Chọn thủ công các điểm tương đồng, ổn định nhất khi có nhiều răng thật.
- Chồng khớp dựa trên bề mặt (Surface-based): Phần mềm tự động tính toán, nhưng dễ sai lệch nếu tệp CBCT bị nhiễu do kim loại.
- Tự động hóa bằng AI: Sử dụng trí tuệ nhân tạo để nhận diện cấu trúc, giúp giảm thiểu sai số do yếu tố con người và rút ngắn thời gian thiết kế.
Phân tích công nghệ sản xuất: SLA, DLP và Phay CNC
Sự lựa chọn công nghệ sản xuất ảnh hưởng trực tiếp đến độ khít sát và dung sai cơ khí của thiết bị.
| Đặc tính kỹ thuật | Công nghệ SLA (Laser) | Công nghệ DLP (Projector) |
| Cơ chế | Tia laser quét từng điểm | Chiếu toàn bộ một lớp cùng lúc |
| Độ chính xác | Cực cao, bề mặt mịn | Cao, nhưng có thể bị pixel hóa |
| Tốc độ | Chậm hơn | Nhanh hơn 3-5 lần |
| Xu hướng kích thước | Thường lớn hơn một chút | Thường thiếu kích thước (undersize) |
Bên cạnh in 3D, phay CNC (milling) vẫn là phương pháp tạo ra máng có độ cứng và độ đồng nhất vật liệu cao nhất. Đặc biệt, công nghệ máng hướng dẫn không ống dẫn (Sleeveless) đang cho thấy ưu thế vượt trội với độ lệch góc trung bình chỉ 1.44 độ, thấp hơn đáng kể so với mức 3.88 độ của hệ thống dùng ống kim loại.
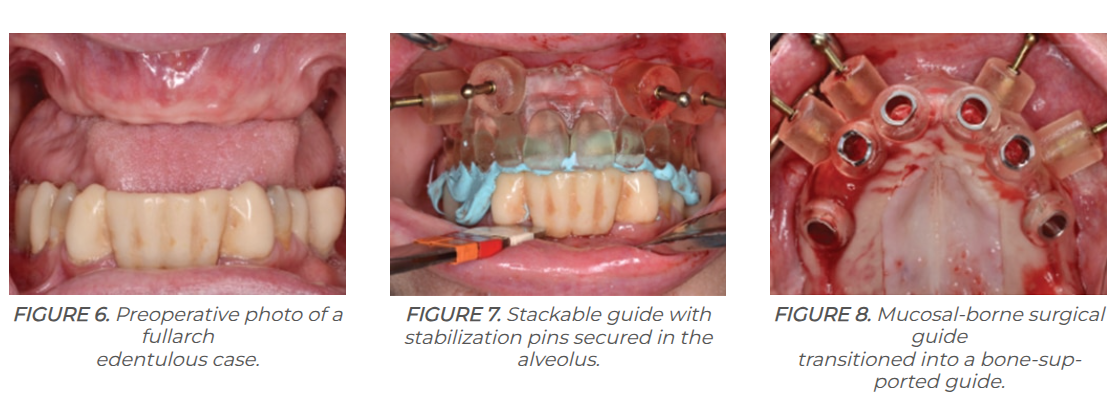
Các thông số sai lệch tiêu chuẩn trong lâm sàng
Độ chính xác của máng hướng dẫn phẫu thuật được định nghĩa là sự sai lệch giữa vị trí Implant dự kiến và thực tế sau phẫu thuật. Các nghiên cứu Meta-analysis đã thiết lập các ngưỡng sai lệch trung bình như sau:
- Độ lệch tại cổ Implant (Platform): Trung bình 0.82mm (dao động 0.46mm – 1.2mm).
- Độ lệch tại chóp Implant (Apex): Trung bình 1.14mm (dao động 0.67mm – 1.6mm).
- Độ lệch góc (Angle): Trung bình 2.02 độ (dao động 1.40 độ – 3.0 độ).
- Độ lệch chiều sâu (Vertical): Trung bình 0.62mm (dao động 0.15mm – 1.0mm).
Lưu ý lâm sàng: Sai số tại chóp luôn lớn hơn tại cổ do hiệu ứng khuếch đại hình học. Một sai lệch góc nhỏ ở phía trên sẽ tạo ra độ lệch tuyến tính lớn khi mũi khoan đi sâu. Do đó, bác sĩ cần duy trì “vùng đệm an toàn” tối thiểu 2mm xung quanh Implant khi lập kế hoạch gần các cấu trúc nhạy cảm.
Kiểm soát sai số nội tại và ngoại lai
Sai số nội tại và “Độ rơ” cơ khí
Nguồn sai số thường bị bỏ qua nhất là khoảng hở giữa mũi khoan và ống dẫn (thường từ 0.05mm đến 0.10mm), cho phép mũi khoan nghiêng từ 1 độ đến 3 độ bên trong ống. Ngoài ra, chiều cao ống dẫn (sleeve height) cũng là một biến số: ống càng cao thì kiểm soát hướng càng tốt nhưng lại khó thao tác ở vùng răng hàm phía sau do hạn chế độ há miệng.
Sai số ngoại lai từ mô nâng đỡ và vị trí hàm
Dữ liệu cho thấy độ lệch tại hàm dưới thường cao hơn hàm trên (cổ Implant lệch 0.755mm so với 0.443mm) do sự cản trở của lưỡi, nước bọt và độ cứng của xương vỏ gây hiện tượng trượt mũi khoan.
So sánh sCAIS, dCAIS và Robot phẫu thuật
Sự phát triển của công nghệ dẫn đường đang mở ra những biên giới mới về độ chuẩn xác.
- Máng hướng dẫn tĩnh (sCAIS): Phổ biến nhất do chi phí hợp lý, đạt độ lệch góc trung bình 2.52 độ.
- Dẫn đường động (dCAIS): Sử dụng camera theo dõi thời gian thực như thiết bị GPS, cho phép điều chỉnh kế hoạch ngay trên bàn mổ, độ lệch góc trung bình 2.04 độ.
- Robot phẫu thuật: Đỉnh cao của sự chuẩn xác với độ lệch góc dưới 1 độ (trung bình 0.77 độ nhờ triệt tiêu hoàn toàn sự rung tay của con người.
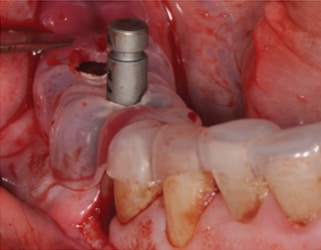
Quy trình kiểm soát chất lượng SOP dành cho bác sĩ
Để giảm thiểu sai số tích lũy, bác sĩ cần tuân thủ quy trình kiểm soát nghiêm ngặt:
- Trước phẫu thuật: Kiểm tra độ khít sát của máng trên mẫu hàm in 3D thông qua các “inspection windows”. Nếu có khe hở, cần đình chỉ kế hoạch để kiểm tra lỗi quét dấu hoặc in 3D.
- Trong phẫu thuật: Đảm bảo cố định máng chắc chắn. Sử dụng mũi khoan có chốt chặn (stopper) và tưới nước liên tục để tránh tăng nhiệt độ xương do ống dẫn che khuất.
- Sau phẫu thuật: Chụp phim CBCT để đánh giá độ sai lệch thực tế, từ đó tinh chỉnh quy trình cho các ca tiếp theo.
Kết luận
Máng hướng dẫn phẫu thuật là công cụ không thể thiếu để nâng cao tính an toàn và thẩm mỹ trong cấy ghép Implant hiện đại. Mặc dù vẫn tồn tại những sai số do dung sai cơ khí và đặc điểm sinh học, nhưng việc hiểu rõ các biến số này sẽ giúp nhà lâm sàng thiết lập các ngưỡng an toàn hiệu quả, đưa ngành nha khoa tiệm cận với tiêu chuẩn khắt khe nhất của thế giới.